El dolor articular es una de las principales causas de limitación funcional en la población adulta. Rodillas que impiden caminar con normalidad. Hombros que dificultan vestirse. Caderas que reducen la autonomía. Tendones que no permiten entrenar ni realizar actividades cotidianas.
Durante décadas, el abordaje terapéutico ha sido relativamente lineal: antiinflamatorios para aliviar síntomas, infiltraciones para modular episodios agudos y cirugía cuando el deterioro estructural se volvía irreversible.
Sin embargo, la comprensión científica del tejido musculoesquelético ha evolucionado. Hoy sabemos que la mayoría de las patologías articulares no son simplemente “desgaste”. Son procesos biológicos complejos en los que intervienen inflamación crónica de bajo grado, alteraciones celulares, degradación del colágeno y cambios en la homeostasis del cartílago.
En este contexto emerge la medicina regenerativa como un nuevo paradigma terapéutico:
- No busca sustituir tejidos de forma inmediata.
- No se limita a bloquear la inflamación.
- Pretende intervenir en el microentorno biológico para favorecer la reparación y optimizar la función del tejido existente.
En REGENCLINIC, este enfoque se integra dentro de una visión global que combina medicina regenerativa, reumatología, traumatología y fisioterapia avanzada, con el objetivo de preservar movilidad, retrasar deterioro estructural y mejorar calidad de vida.
Comprender el dolor desde la biología.
Para entender el valor de la medicina regenerativa, es necesario comprender primero el origen del dolor articular. El dolor no es simplemente una señal mecánica. Es el resultado de una cascada de mediadores inflamatorios, cambios en la membrana sinovial, alteraciones en el hueso subcondral y modificaciones en la sensibilidad nerviosa periférica.
En la artrosis, por ejemplo, el cartílago pierde capacidad de amortiguación. Pero el proceso no se limita al cartílago. La sinovial se inflama, el hueso se remodela y se liberan citocinas proinflamatorias que perpetúan el círculo vicioso.
En las tendinopatías crónicas, el problema no suele ser inflamación aguda, sino degeneración del colágeno y desorganización de la matriz extracelular. En ambos casos, el entorno biológico está alterado. La medicina regenerativa actúa precisamente en ese entorno.
¿Qué es realmente la medicina regenerativa?.
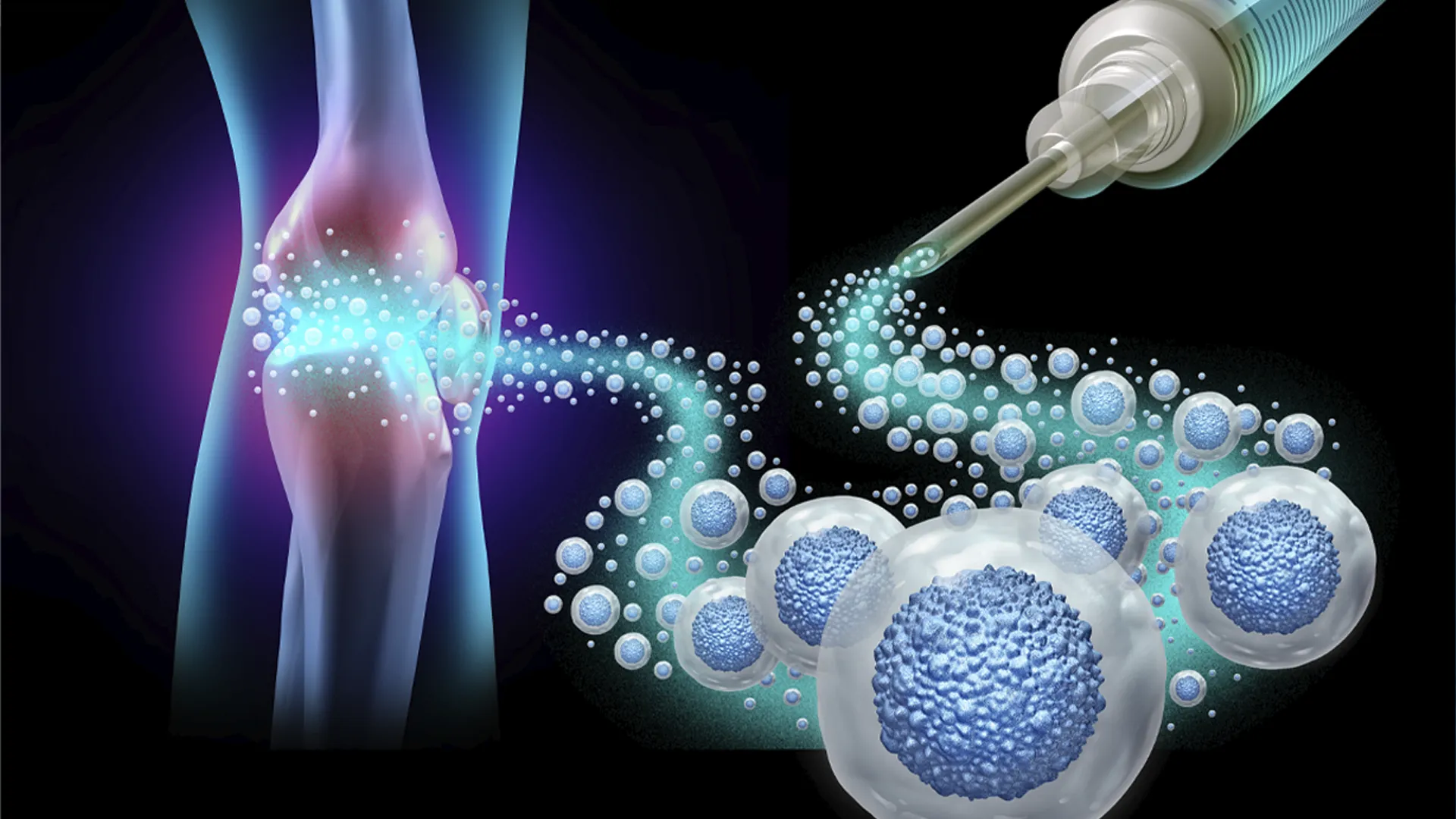
La medicina regenerativa es una disciplina que utiliza terapias biológicas destinadas a estimular los mecanismos naturales de reparación tisular del organismo. Su objetivo no es crear tejido nuevo desde cero, sino optimizar el proceso de reparación existente y modular la inflamación crónica que impide la recuperación. Entre las herramientas más utilizadas se encuentran:
- Plasma Rico en Plaquetas (PRP)
- Infiltraciones biológicas avanzadas
- Terapias combinadas con rehabilitación funcional
- Protocolos de estimulación tisular personalizados
El éxito no depende únicamente de la técnica, sino de la correcta indicación, la selección del paciente y la integración dentro de un plan terapéutico global.
Plasma Rico en Plaquetas (PRP): fundamento biológico y aplicación clínica.
El PRP es la terapia regenerativa más ampliamente estudiada en el ámbito articular. Se obtiene a partir de la sangre del propio paciente mediante un proceso de centrifugación que concentra las plaquetas y los factores de crecimiento que contienen.
Estas plaquetas liberan proteínas bioactivas como:
- Platelet-Derived Growth Factor (PDGF)
- Transforming Growth Factor Beta (TGF-β)
- Vascular Endothelial Growth Factor (VEGF)
- Insulin-like Growth Factor (IGF-1)
Estas moléculas desempeñan un papel clave en la regulación de la inflamación, la angiogénesis y la proliferación celular. Cuando se infiltran en una articulación o en un tendón degenerado, contribuyen a modificar el entorno biológico y favorecer la reparación.
Artrosis: intervenir antes de la cirugía.
La artrosis es un proceso progresivo. Cuando se detecta en fases tempranas, existe margen de intervención. La medicina regenerativa puede:
- Reducir la inflamación intraarticular
- Mejorar la función
- Disminuir el dolor persistente
- Retrasar la indicación de prótesis
No revierte completamente el daño estructural avanzado, pero puede modificar la trayectoria clínica del paciente si se aplica en el momento adecuado. El tiempo es un factor determinante.
Tendinopatías crónicas y lesiones deportivas.
En lesiones tendinosas degenerativas, el tejido pierde organización estructural. Los corticoides reducen inflamación a corto plazo, pero no mejoran la calidad del colágeno. El PRP, en cambio, busca estimular la reorganización tisular.
La clave no está en eliminar el dolor rápidamente, sino en mejorar la biología del tendón para obtener resultados más duraderos.
Dolor de columna: aplicación de la regenerativa en artrosis facetaria vertebral y discopatías.
El dolor de columna es uno de los problemas más frecuentes en la población adulta. El dolor lumbar crónico y el dolor cervical persistente pueden limitar la actividad diaria, el rendimiento laboral e incluso afectar al descanso nocturno y al estado de ánimo.
En muchos casos, el paciente convive durante meses o años con molestias que aparecen al estar mucho tiempo sentado, al caminar o al realizar determinados movimientos. Y aunque se asocie automáticamente a “hernia discal”, la realidad es que, con frecuencia, el origen está en procesos degenerativos progresivos como la artrosis facetaria vertebral o las discopatías.
La artrosis facetaria vertebral afecta a las pequeñas articulaciones posteriores de la columna. Estas articulaciones, al igual que cualquier otra articulación del cuerpo, pueden degenerarse e inflamarse con el paso del tiempo, generando dolor lumbar mecánico que empeora con la extensión o la carga.
Las discopatías, por su parte, implican un deterioro del disco intervertebral. El disco pierde hidratación y elasticidad, disminuye su capacidad amortiguadora y puede convertirse en una fuente de dolor lumbar crónico o dolor cervical, incluso sin compresión nerviosa evidente.
En fases iniciales o moderadas, la aplicación de la regenerativa en artrosis facetaria vertebral y discopatías puede formar parte de un enfoque de tratamiento del dolor de columna sin cirugía. Las infiltraciones en columna, realizadas con control de imagen para garantizar precisión y seguridad, buscan modular la inflamación local y mejorar el entorno biológico del tejido afectado.
Es fundamental explicar que la medicina regenerativa no “regenera” una columna completamente deteriorada. Sin embargo, cuando se indica de forma adecuada, puede contribuir a reducir el dolor lumbar crónico, mejorar la movilidad y retrasar la progresión del proceso degenerativo, evitando en muchos casos tratamientos más invasivos.
La clave está en combinar estas infiltraciones biológicas con un programa estructurado de ejercicio terapéutico, fortalecimiento de la musculatura estabilizadora y educación postural.
No todo dolor cervical o lumbar requiere cirugía, pero sí requiere un diagnóstico preciso y una estrategia de tratamiento personalizada.
Seguridad y precisión.
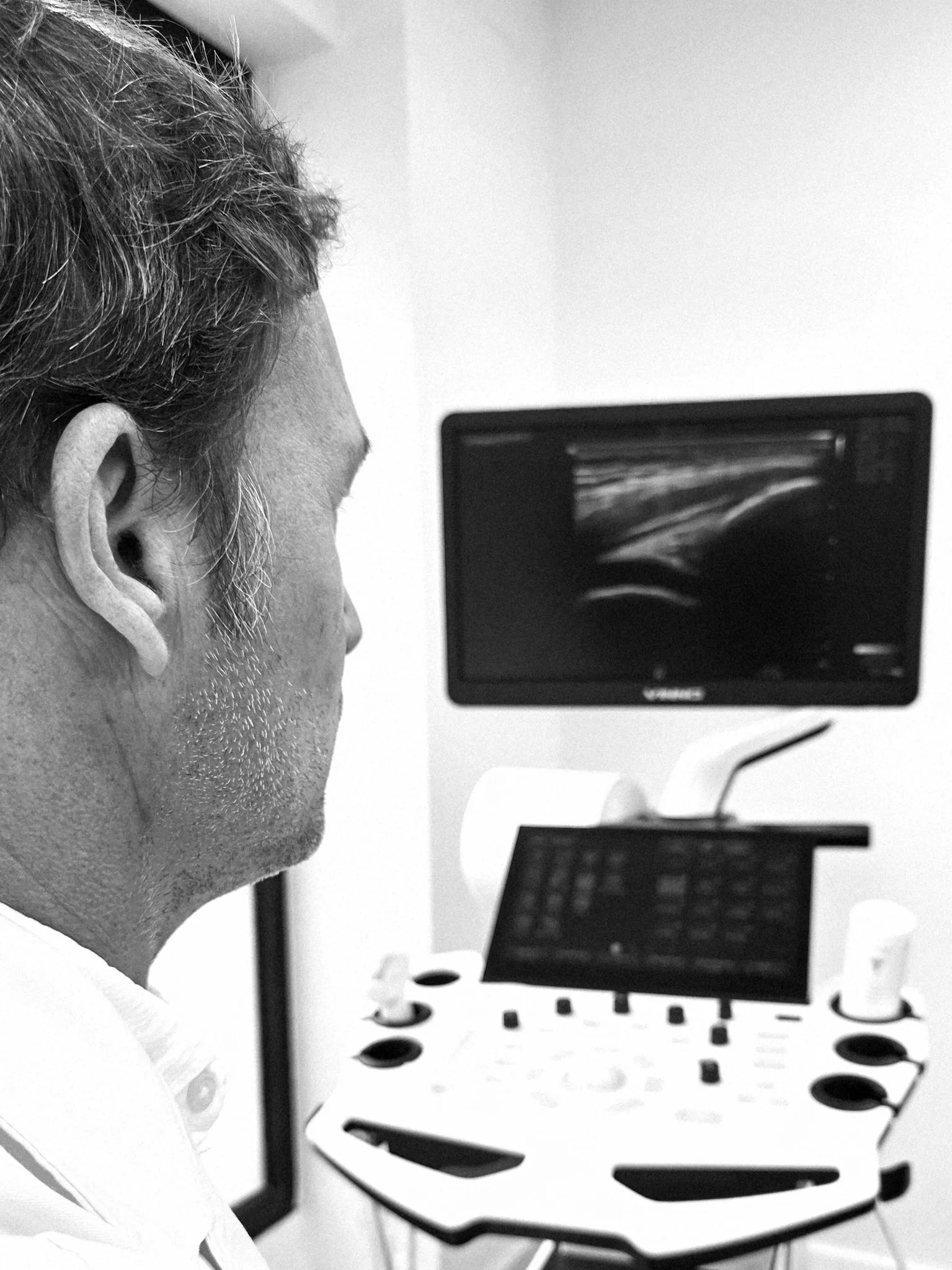
Las infiltraciones regenerativas deben realizarse bajo control ecográfico para garantizar precisión anatómica. Al tratarse de un procedimiento autólogo, el perfil de seguridad es elevado cuando está correctamente indicado.
Puede existir dolor leve transitorio posterior a la infiltración, reflejo del proceso inflamatorio biológico que se desencadena. La selección del paciente es fundamental. No todos los casos son candidatos.
Integración dentro de un enfoque multidisciplinar.
La medicina regenerativa no debe aplicarse de forma aislada. La combinación con:
- Control de carga
- Rehabilitación específica
- Mejora biomecánica
- Estrategias de composición corporal
- Educación del paciente
multiplica las probabilidades de éxito.
En REGENCLINIC entendemos la regeneración como parte de una estrategia global de preservación estructural y longevidad activa.
Integración de células madre y terapias avanzadas en medicina regenerativa.
Si el Plasma Rico en Plaquetas representa la puerta de entrada a la medicina regenerativa, las terapias celulares avanzadas constituyen una de las líneas de investigación más prometedoras en el ámbito musculoesquelético. Entre ellas destacan las células madre mesenquimales (MSC), células con capacidad de diferenciación y, sobre todo, con un potente efecto modulador sobre la inflamación.
Es importante matizar que el verdadero potencial de estas células no reside únicamente en su capacidad de “convertirse” en otros tejidos, sino en su función paracrina: liberan factores bioactivos que regulan el entorno inflamatorio y favorecen la reparación.
En el contexto de la artrosis y de determinadas lesiones articulares, diversos estudios experimentales y ensayos clínicos preliminares han mostrado que las terapias celulares pueden:
- Reducir marcadores inflamatorios intraarticulares
- Mejorar dolor y función
- Potencialmente ralentizar la progresión estructural en estadios iniciales
Revisiones publicadas en Stem Cells International y Journal of Orthopaedic Research señalan resultados prometedores en artrosis leve y moderada, aunque subrayan la necesidad de mayor estandarización y seguimiento a largo plazo.
Es fundamental entender que las terapias con células madre no son una solución universal ni sustituyen la cirugía en estadios avanzados. Su indicación debe realizarse bajo criterios estrictos, dentro de un marco regulatorio adecuado y con información clara al paciente.
Además de las terapias celulares, la medicina regenerativa avanza hacia protocolos combinados que integran:
- PRP de alta concentración
- Factores de crecimiento modulados
- Terapias intraarticulares guiadas
- Combinación con rehabilitación biológica dirigida
El futuro no será una única técnica, sino la personalización del tratamiento según el perfil biológico del paciente.
En REGENCLINIC entendemos estas terapias avanzadas como parte de una estrategia evolutiva y responsable, basada en evidencia científica, indicación rigurosa y seguimiento clínico estructurado.
Como señala el Dr. Alejandro San Martín:
Las terapias celulares representan una frontera apasionante en el tratamiento del dolor articular. Sin embargo, deben aplicarse con prudencia y criterio científico. Nuestro compromiso es integrar innovación con responsabilidad médica.
Conclusión.
La medicina regenerativa representa una evolución científica coherente con la fisiología del tejido. No es una solución universal. No es una terapia milagrosa. Pero en el paciente adecuado, en el momento adecuado y con criterio clínico, puede modificar la trayectoria del dolor articular y mejorar significativamente la calidad de vida.
El tratamiento del futuro no es únicamente quirúrgico. Es biológico.
Bibliografía científica
Laudy ABM et al. Br J Sports Med. 2015
Shen L et al. Am J Sports Med. 2017
Dai WL et al. Arthroscopy. 2017
Fitzpatrick J et al. Am J Sports Med. 2017
Andia I, Maffulli N. Nat Rev Rheumatol. 2013